
“看病就在家门口”是每个市民朴素而美好的愿望。然而现实中,扎堆奔大医院,找“一号难求”的专家,似乎已成大众普遍选择。最新数据显示,去年江苏省中医院、省人民医院、鼓楼医院三家的门诊量已达1000万人次,而南京城区80多家社区卫生服务中心和社区卫生服务站,门诊量超过两位数的屈指可数,绝大多数的年门诊量不足3万人次。
一边是“大病进医院,小病进社区”的医改理念,一边是“大医院撑死,小医院饿死”的真实写照。值得期待的是,今年这一尴尬现象有望得到扭转――南京市将出多项“实招”,助推社区医院更好担当起“守门员”角色,从大医院有效转诊分流。转机背后,是“政府的手”与“市场的手”协同发力,是深化医改中医疗格局的悄然重构。
探访
【镜头1】
一上午看70个病人的忙碌医师
“感觉像打仗,1/3以上时间在看社区医院也能治的病”
1月24日,周五,距离春节只有6天时间。在宁的大学生、打工者绝大部分已返乡,按理说,医院就诊的人数会相应减少。但在南京市一家综合性大医院,上午9点半,消化科就诊室前的等候区依旧“座无虚席”。“8点挂的号,挂到了21号。”患者张东林(化名)不时看着叫号器估算自己要等待的时间。就诊室内,副主任医师李蕴(化名)在问诊、开检查单、看报告、开处方……忙得满头是汗,“快到春节了,病人少多了,就这样今天看完42个已经挂号的病人还得到12点以后。”李蕴边写处方边和记者说。她说,平时每周一上午的门诊,看的病人都不少于50人,最多时要看70个左右,感觉自己就像在打仗,连喝水的工夫也没有。“患者来了,不能不看。但从内心更希望接受那种能体现我们医疗水平的、急危重症的患者。”李蕴对目前患者结构有点焦虑,“大医院本应收治危重病人和疑难病人,负责研发先进的医疗技术,但现在1/3以上时间花在诊治感冒发烧、胃炎等这类社区医院也可以治疗的疾病上。”
【镜头2】
这里的住院部静悄悄
床位利用率不足50%,社区医生出门找病人
1月24日,在雨花台附近一社区服务中心,全科医生高雄飞(化名)比起李蕴要显得清闲很多,一上午就5个老人来找他开药。而在该中心的住院部,10多张床位只有1个病人,“眼科是这里的特色专科,住院病人多以周边地区来看眼疾的为主,本地病人非常少。床位的利用率不高,时常不足50%。快过年了,外来就诊的就更少了。”该中心一负责人无奈地表示,病人太少逼得他们现正四处寻找病人,“刚和一家养老机构签订协议,负责机构老人的出诊和巡诊。”
会诊
“镜头”中的两种景象,正是目前大医院与社区医院生存现状的生动写照。
按照“医改”设计,“小病进社区,大病去医院”是为缓解大医院看病难的难题。但从历年来大医院和社区医院的统计数据、调查的患者就医感受以及人们所见,“缓解”作用似乎远没想象的那般明显,这其中的“症结”究竟在哪呢?
“症结”一
医保报销差距小,社区就诊实惠少
“加强社区卫生服务中心医疗服务水平的提升,是解决患者过度向大医院集中的根本。”马俊表示。
在彭宇竹看来,医疗服务水平的大幅提升还需要一个过程,“人才的储备和培养并不是一朝一夕就能完成的。”
记者了解到,早在5年前,我市对社区基层专业人员配备已提出明确要求,即要让现有基层医生做全科医生培训。这部分人不仅要转岗培训1年,还要在此基础上进行1年的技能提升,之后再参加江苏省统一考试,通过后才可以拿全科执业医师或助理医师执照,目前我市基层医疗中心已有2000多人通过考核,“应该说,基层执业人员的水平与过去相比,已经提高了一大步。但与患者的需求还是存在差距。”彭宇竹告诉记者,按照相关标准,目前我市基层医疗全科医生的缺口将超过1000人。”
“症结”二
人才设备匮乏,社区医院“想说爱你不容易”
“其实我也不想去大医院排队。”患者李秀芳前几天为看某三甲医院骨科专家的号,凌晨6点多就从家出发去医院排队了,“排了很长时间的队,医生匆匆看了几分钟后就开各种检查单,这两天正等着拿报告呢。”李秀芳坦言,她就是腰痛,到家门口的社区医院看过,但就是看不好,连CT检查也没法做,“让我们怎能不向大医院跑呢?”
记者在调查中发现,像李秀芳这样不信任社区医生医疗水平、医疗设备而直接去大医院的患者占到了八成。
“这样的不信任,一方面是患者就医理念的固化,另一方面也观照出目前社区医疗人才的缺乏。”南京市卫生局副局长彭宇竹认为。
以鼓楼医院为例,该院卫生专业技术人员2948人,正、副主任医师300余人,正、副教授180余人,博士、硕士生导师120余人,40位着名专家享受国务院特殊津贴……
“这些硬件是我们这些社区医院没办法比的。”秦淮区中华门社区卫生中心主任王健很无奈地告诉记者,由于待遇、晋升空间受限等各方面原因,该中心已连续五年没有招到一名5年制本科毕业的内科医生,前年该院检验科好不容易新来一名5年制本科毕业生,但在鼓楼医院仙林分院运行后,他还是以待在社区没有太多发展为由“果断”跳槽了。
“症结”三
利益影响分流,大医院难舍诱人“蛋糕”
“目前社区医院的服务能力确实与患者的需求有一定差距,但影响‘分流’的另一最重要原因是‘利益在作怪’。”王健表示。
王健说,按照我市设定的“双向转诊”制度,二级以上医疗机构应将各种危、重症患者经过救治后,病情稳定或缓解进入疗养康复期者;诊断明确,需要长期治疗的慢性患者等九类患者转向社区卫生中心。但令他和许多社区卫生中心负责人都没有想到的是,这一制度因缺乏相关推动手段,去年一年,包括中华门社区卫生中心、石门坎社区卫生中心等均未接到大医院转下来的这几类病人。
“公立医院与社区卫生服务中心理想的状态应是相互配合,但目前仍是一种竞争状态,病人流向大医院成为必然。”一位业内人士指出,管办分离架构下的公立医院由于政府投入不足,补偿的经费只占医院支出的很小部分。面对医疗这块诱人“蛋糕”,公立医院利用自身拥有的优质医疗资源,与社区卫生机构争病人争市场的趋利行为在所难免。
良方
A医保新政撑腰:
常见病住院起付线外“全报销”
“用医保引导就诊已经喊了很多年,但并没有真正发挥效用。”南医大卫生管理教研室主任、教授陈家应告诉记者,包括英国、美国等在内的多个国家目前都通过医保制度确立了有序的就诊制度。例如,在英国,不经过社区全科医生的转诊,大医院不会接受,医保也不会报销。而在美国,患者看病必须先经过家庭医生进行转诊,否则医保也不会报销。陈家应提出,实现社区医院对大医院的有效分流,必须通过“政府的手”,进一步优化现有的医保体系。
记者了解到,更大力度的优化探索已经着手。南京市正尝试对“新农合”居民实现常见病、慢性病病种住院起付线外“全报销”制度,进一步拉大大医院与社区医院的医疗报销差距。
“由各区根据自己的财政情况,确定起付线外‘全报销’病种。”南京市卫生局基妇处一名工作人员向记者透露,目前,高淳区纳入这一保障制度的病种最多,达到了18种,江宁区有13种,包括:阑尾炎、单侧腹股沟疝、白内障等。
这样的设计究竟能为老百姓省下多少钱?江宁区卫生局一名工作人员给记者算了一笔账:假设一位居民患了胆结石,在街道社区卫生服务中心做手术和住院费用共计5800元,按照以往普通新农合报销标准,只允许报销2000元左右,其余3800元需要自己承担。现在,患者只要交纳200元“起付费”,便可以接受手术和住院治疗了,其余费用均由新农合“买单”。
“试点一年来,高淳、溧水、六合、浦口等区的基层卫生中心门诊量和住院量都有了明显提升。”南京市卫生局副局长彭宇竹透露,今年将进一步拓展范围,对20种常见病种住院起付线外“全报销”。
“如果居民医保和职工医保都能推行像‘新农合’这样,划定一定范围的病种,建立起付标准线外的‘全报销’体系,社区医院的分流效果或许会大大增强。”陈家应提出。
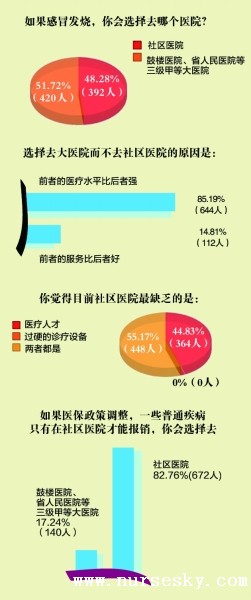
陈家应的这一观点,在此次南报网的调查中得到印证。调查结果显示,一旦医保政策调整,一些普通疾病如果只有去社区医院才可以用医保,756名被调查的网友中有672名选择去社区医院,占被调查人群的82%。
B破解人才瓶颈:
力推“全科医生”,开辟进编和晋升通道
根据国家卫生部要求,南京市进行了全科医师的“5+3”规范化培训,即所有医技人员必须是医学院校5年本科毕业,之后再进行3年规范化的基地培训,参加全省考试后,拿全科医师执照,但由于各基层推进的力度不够,到现在为止,拿到5+3培训全科医师职业培训的才70多人。
彭宇竹透露,接下来的几年内,南京市每年都将向社会招录100名人才,培训合格后,他们将全部进入卫生队伍的编制内,“这对基层医院引来医疗人才有很大吸引力,很多三甲医院的医疗博士目前都没有编制”,彭宇竹说。
人才培训好了,又如何让这些人愿意“常驻”基层?
彭宇竹告诉记者,南京市正在建设的“10+1”医学中心,其中的“慢病防治康复中心”,主要的人才力量将从社区卫生中心选拔,要通过精心设计和推进,让基层人才看到职业生涯、职称晋升、收入待遇提升的“空间”。通过“市场的手”,真正让医疗人才心甘情愿留在社区。
“随着医保体系的不断完善,患者的大病、慢病都有了很好的保障,医疗卫生服务需求也不断增加,但就诊市场的无序随之而来,其重要表现就是患者过度向大医院集中。”市政协委员韩曙光指出,任何一项政策的设计都是希望方便于民,从医保政策而言,最大的方便也许就是让患者想到哪里看病就到哪里看病,但从公共资源而言,一味只考虑方便,会给其他人带来不方便。他认为,目前大医院过度饱和、社区医院吃不饱的重要原因是医保政策缺乏有效引导和分流。
韩曙光的这一观点得到了石门坎社区卫生中心主任董玉中的“共鸣”。“虽然目前社区医院和大医院在医保报销上有‘差距’,但‘差距’有限。”董玉中告诉记者,目前门慢统筹报销,在社区医院,一名退休职工在统筹范围内的费用可以报销85%,在大医院则是报销75%,门慢统筹全年的上限为2500元,按照设定的比例报销,最终的差额也就只200多元;而从住院单病种来看,大医院的上限则远远高于社区医院,例如一名患者阑尾炎住院开刀,在三级甲等医院的上限可能会达到3000元左右,而在社区医院则只有1000元。
“国际上对医学费用的分析表明,医疗花费最大的是选择费用。患者在就医过程中,会潜意识地将选择成本纳入到整个看病成本中,不少患者觉得在成本差不多的情况下,到大医院会更保险。”市第一医院党委书记马俊表示。
C“医联体”模式初探:
大小医院“结对子”,打通转诊渠道
“让社区医院分流一部分大医院的普通病人,也可以参照北京、上海等地正在推行的‘医联体’服务模式。”陈家应建议。
据介绍,正在北京全面探索推行的“医联体”架构,是将同一个区域内的医疗资源整合在一起,由一所三级医院,联合若干所二级医院和社区卫生服务中心组成,引导患者分层次就医。而上海在探索推行这一服务架构时宣布,到2015年,三级医院将全部取消普通门诊,让大医院的专家们真正去看“疑难杂症”,普通病全部交由基层卫生中心。
市卫生局相关负责人表示,这一架构南京市也正在探索。“我们正在‘观摩学习’北京、上海等地的推行效果,希望找到一个最佳推行路径。”
以东南大学附属中大医院为例,医院的8名科主任分别担任8个社区卫生服务中心的副主任,直接到社区开展“三个一”活动。即每季度一次专家会诊、每月一次专家坐诊、每周一次健康讲座;而社区卫生服务中心的人员到中大医院进修学习。社区卫生服务中心设备技术不足、不能处理的病例,转至中大医院,中大医院为病人开辟一站式绿色通道,直接到医院相关科室就诊;对一些慢性病患者,由中大医院下转至各社区卫生服务中心,进行康复治疗。
“专家到社区给居民带来便捷、高水平的服务,也有利于引导居民就地治疗,居民对社区卫生服务中心的态度逐步由‘瞧不上’改为‘争着看’。”兰园社区卫生服务中心主任张政深有感触。
记者了解到,中大医院与玄武区社区卫生中心的有效探索也激励了其他医院的“学习”。去年9月,江苏省中医院也宣布与秦淮区社区卫生中心“结对子”。
张政认为,这种“院社合作”的模式是医改制度推行过程中的一个过渡产物,还需要不断探索,尤其是从基层人才培养、人才双向流动、经费支撑、双向转诊等各项保障性措施上加以完善,最终实现全科医生在社区解决常见病的目标,让社区医院起到“守门人”的作用。

